Израильская медицина занимает лидирующие позиции в кардиохирургии благодаря передовым технологиям и накопленному за десятилетия опыту. Ведущие кардиологи и кардиохирурги страны применяют самые современные методы диагностики и лечения, включая минимально инвазивные процедуры и роботизированные системы. Каждый случай гипертрофической кардиомиопатии рассматривается индивидуально с учетом степени поражения, возраста пациента и сопутствующих заболеваний.
 Персонализированные протоколы включают как консервативные методы, так и высокотехнологичные вмешательства – от септальной аблации до имплантации современных кардиостимуляторов. Результат такого подхода – значительное улучшение состояния пациентов и возвращение к активной жизни в большинстве случаев. Даже при запущенных формах заболевания израильские специалисты находят эффективные решения, обеспечивающие оптимальный прогноз.
Персонализированные протоколы включают как консервативные методы, так и высокотехнологичные вмешательства – от септальной аблации до имплантации современных кардиостимуляторов. Результат такого подхода – значительное улучшение состояния пациентов и возвращение к активной жизни в большинстве случаев. Даже при запущенных формах заболевания израильские специалисты находят эффективные решения, обеспечивающие оптимальный прогноз.
О заболевании
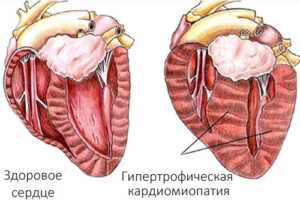
Гипертрофическая кардиомиопатия — это генетическое заболевание, при котором происходит утолщение стенок сердечной мышцы, и этот процесс, в свою очередь, затрудняет нормальное функционирование сердца, поскольку оно не может эффективно перекачивать кровь. Возникает болезнь из-за мутаций в генах, которые отвечают за строение сердечной мышцы, и эти изменения приводят к дезорганизации мышечных волокон, что со временем приводит к гипертрофии и нарушению сократительной способности. Часто вызывает у пациентов дискомфорт, проявляющийся одышкой при физических нагрузках или даже в покое, а также болями в груди и головокружениями, что существенно снижает качество жизни и ограничивает повседневную активность.
Методы лечения
Выбор метода лечения гипертрофической кардиомиопатии основывается на степени обструкции выносящего тракта левого желудочка, выраженности симптомов и индивидуальных особенностях пациента. В современной практике часто применяется комбинированный подход, сочетающий несколько терапевтических методов для достижения оптимального результата.
Медикаментозная терапия
Применяется на начальных стадиях заболевания и при умеренной симптоматике для контроля сердечного ритма и снижения сократимости миокарда. Используются бета-блокаторы для урежения частоты сердечных сокращений, блокаторы кальциевых каналов для улучшения диастолического наполнения, антиаритмические препараты для профилактики нарушений ритма. Терапия позволяет достичь стабилизации состояния и замедления прогрессирования заболевания у большинства пациентов.
Септальная миэктомия
Хирургическое вмешательство показано при выраженной обструкции выносящего тракта левого желудочка и неэффективности консервативной терапии. Операция выполняется через срединную стернотомию с использованием аппарата искусственного кровообращения. Хирург удаляет гипертрофированную часть межжелудочковой перегородки, устраняя препятствие для оттока крови. Метод обеспечивает значительное снижение градиента давления и достижение длительной ремиссии у 95% пациентов.
Алкогольная септальная аблация
Минимально инвазивная процедура применяется при высоком операционном риске или противопоказаниях к открытой хирургии. Через коронарный катетер в септальную артерию вводится этиловый спирт, вызывающий контролируемый инфаркт участка межжелудочковой перегородки. Процедура выполняется под контролем эхокардиографии и электрокардиостимуляции. Метод позволяет достичь снижения обструкции на 70-80% и обеспечивает ремиссию у 85% пациентов.
Имплантация кардиовертера-дефибриллятора
Процедура показана при высоком риске внезапной сердечной смерти и документированных жизнеугрожающих аритмиях. Устройство имплантируется подкожно в области левой подключичной области с проведением электродов в полости сердца. Современные дефибрилляторы оснащены функциями антитахикардитической и антибрадикардитической стимуляции. Имплантация обеспечивает эффективную профилактику внезапной смерти и достижение стабильной ремиссии аритмического синдрома.
Имплантация ресинхронизирующих устройств
Метод применяется при развитии диссинхронии сокращения желудочков и нарушении внутрижелудочкового проведения. Система включает три электрода, размещаемые в правом предсердии, правом желудочке и коронарном синусе для стимуляции левого желудочка. Используются алгоритмы оптимизации атриовентрикулярной и межжелудочковой задержек. Ресинхронизирующая терапия обеспечивает улучшение сократительной функции миокарда и достижение ремиссии сердечной недостаточности у 70% пациентов.
Радиочастотная катетерная абляция
Интервенционная процедура показана при рецидивирующих предсердных и желудочковых аритмиях, резистентных к медикаментозной терапии. Абляция выполняется с использованием трехмерного электроанатомического картирования и навигационных систем. Применяются радиочастотные катетеры с охлаждаемым наконечником и контролем контактной силы. Процедура обеспечивает устранение аритмогенных зон и достижение стойкой ремиссии нарушений ритма у 85% пациентов.
Имплантация окклюдера ушка левого предсердия
Процедура показана при высоком риске тромбоэмболических осложнений и противопоказаниях к длительной антикоагулянтной терапии. Окклюдер устанавливается транссептальным доступом под контролем чреспищеводной эхокардиографии и рентгеноскопии. Используются самораскрывающиеся устройства с двухдисковой конструкцией и покрытием, способствующим эндотелизации. Имплантация обеспечивает эффективную профилактику тромбоэмболии и достижение ремиссии без необходимости антикоагулянтов.
Баллонная вальвулопластика
Метод применяется при сопутствующем стенозе аортального клапана и высоком риске хирургического вмешательства. Процедура выполняется ретроградным доступом через бедренную артерию с использованием баллонных катетеров высокого давления. Применяется техника быстрой стимуляции желудочков для стабилизации баллона во время раздувания. Вальвулопластика обеспечивает увеличение площади аортального отверстия и достижение временной ремиссии симптомов обструкции у 80% пациентов.
Методы диагностики заболевания
Все диагностические процедуры в клинике Ихилов при лечении гипертрофической кардиомиопатии планируются заранее и проводятся в течение трех дней. Такой формат позволяет быстро и точно установить диагноз, определить стадию заболевания и подобрать оптимальную терапевтическую тактику без потери времени.
Первый день
В день приезда пациента принимает лечащий врач. Во время консультации специалист подробно собирает анамнез, проводит клинический осмотр и на основании полученной информации формирует список необходимых исследований. Это позволяет оценить состояние сердечной мышцы и выявить возможные сопутствующие патологии.
Второй день
На следующий день пациент проходит комплекс диагностических процедур, позволяющих точно определить характер и степень выраженности гипертрофии.
- Общий и биохимический анализ крови
- Анализ крови на маркеры сердечной недостаточности
- Тесты функции щитовидной железы
- Анализ на электролиты и уровень ферритина
- Определение натрийуретического пептида (BNP или NT-proBNP)
- Анализ на сопутствующие аутоиммунные заболевания
- Моча на белок и микроальбуминурию
- Электрокардиография
- Эхокардиография
- Магнитно-резонансная томография сердца (МРТ)
- Суточное мониторирование ЭКГ по Холтеру
- Суточное мониторирование артериального давления
- Нагрузочный тест (тредмил-тест или велоэргометрия)
- ПЭТ-КТ
- Коронарография (по показаниям)
- Генетическое тестирование
Третий день
На заключительном этапе специалисты составляют индивидуальный план лечения. В обсуждении участвуют кардиолог, кардиохирург, специалист по визуальной диагностике и, при необходимости, генетик и эндокринолог. Мультидисциплинарный подход позволяет оценить проблему с разных сторон и выбрать наиболее эффективную стратегию терапии — от медикаментозного лечения до инвазивных вмешательств, включая абляцию или имплантацию устройств. Такой формат обеспечивает высокий уровень точности и оптимальный прогноз.
Диагностические процедуры
Сколько стоит лечение в Израиле
Стоимость лечения рассчитывается индивидуально и зависит от стадии заболевания, выбранного метода лечения (медикаментозная терапия, хирургическое вмешательство или имплантация устройств), необходимости дополнительных диагностических процедур, а также длительности госпитализации и реабилитации. Ключевую роль играют индивидуальные особенности пациента, такие как возраст, сопутствующие заболевания и общее состояние здоровья, что влияет на выбор оптимального плана лечения и его стоимость.
Для получения точного расчета стоимости лечения в вашем случае свяжитесь с нашим консультантом по номеру телефона, указанному на сайте. Консультант предоставит подробную информацию о возможных вариантах лечения, составит предварительную смету, ответит на все вопросы.
Преимущества лечения в Израиле
- Высокий профессионализм и обширный опыт медицинского персонала
- Передовое медицинское оборудование и технологии, улучшающие результативность
- Индивидуальный подбор методов, максимально релевантных самочувствию пациента
- Коллегиальный подход к рассмотрению каждого случая
- Первоклассные вспомогательные услуги, включая личное сопровождение
До приезда в израильскую клинику пациент может заказать онлайн-консультацию необходимого специалиста. В результате такой консультации он получит рекомендации, ответы на волнующие вопросы и уверенность в правильном выборе лечения.














