Дегенерация межпозвонкового диска требует не только точной диагностики, но и выверенной стратегии восстановления, которая учитывает особенности каждого случая и предотвращает возвращение симптомов. В Ихилов применяются малоинвазивные технологии, позволяющие восстановить функцию позвоночника без масштабных хирургических вмешательств и длительной реабилитации. Специалисты клиники обладают глубоким опытом работы с различными формами дегенеративных изменений и используют современные методы визуализации для точного планирования каждого этапа лечения. Персонализированные реабилитационные программы помогают закрепить достигнутый результат и вернуть пациентам полноценную подвижность.
Условия размещения в клинике продуманы с учетом потребностей людей с болевым синдромом, что создает комфортную атмосферу для восстановления. Для иностранных пациентов доступна услуга личного сопровождения, освобождающая от организационных вопросов и позволяющая сосредоточиться на лечении.
О заболевании
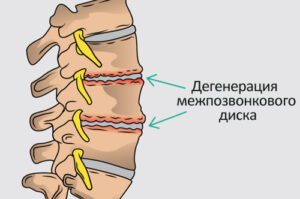 Дегенерация межпозвонкового диска представляет собой постепенное разрушение хрящевой ткани, которая выполняет роль естественного амортизатора между позвонками. С возрастом, а иногда и под влиянием чрезмерных нагрузок или травм, диск теряет влагу и эластичность, его высота уменьшается, а фиброзное кольцо покрывается микротрещинами. Эти изменения приводят к тому, что позвонки начинают сближаться, защемляя нервные корешки и вызывая воспалительные процессы в окружающих тканях.
Дегенерация межпозвонкового диска представляет собой постепенное разрушение хрящевой ткани, которая выполняет роль естественного амортизатора между позвонками. С возрастом, а иногда и под влиянием чрезмерных нагрузок или травм, диск теряет влагу и эластичность, его высота уменьшается, а фиброзное кольцо покрывается микротрещинами. Эти изменения приводят к тому, что позвонки начинают сближаться, защемляя нервные корешки и вызывая воспалительные процессы в окружающих тканях.
Основными причинами развития дегенерации становятся естественное старение организма, наследственная предрасположенность, длительное пребывание в неудобных позах, избыточный вес и недостаток физической активности. Курение и нарушения обмена веществ также ускоряют разрушение хрящевой ткани, лишая ее необходимого питания. Повторяющиеся микротравмы при подъеме тяжестей или интенсивных спортивных нагрузках усугубляют процесс и приводят к преждевременному износу дисков.
Заболевание проявляется хронической болью в спине или шее, которая усиливается при движении и может отдавать в конечности. Скованность по утрам, онемение пальцев рук или ног, мышечная слабость значительно ограничивают повседневную активность и снижают качество жизни. В запущенных случаях боль становится постоянной и мешает выполнять даже простые бытовые действия.
Методы лечения
В Ихилов выбор методов лечения дегенерации межпозвонкового диска основывается на детальной визуализации состояния позвоночника, степени разрушения диска, выраженности болевого синдрома и неврологических нарушений у каждого конкретного пациента.
Консервативная медикаментозная терапия
На ранних стадиях заболевания, когда дегенеративные изменения еще не привели к значительному разрушению диска и выраженному болевому синдрому, врачи начинают с комплексного медикаментозного лечения. Противовоспалительные препараты снижают отек тканей вокруг пораженного диска и уменьшают давление на нервные корешки, что приносит заметное облегчение. Миорелаксанты помогают снять мышечный спазм, который часто усиливает боль и ограничивает подвижность позвоночника. Хондропротекторы способствуют замедлению разрушения хрящевой ткани и стимулируют ее восстановление, хотя их эффект проявляется постепенно при длительном применении. В некоторых случаях назначаются антидепрессанты и препараты для улучшения сна, поскольку хроническая боль часто сопровождается нарушениями настроения и бессонницей, которые усугубляют общее состояние.
Эпидуральные блокады с кортикостероидами
Когда болевой синдром становится интенсивным и не поддается контролю обычными обезболивающими средствами, специалисты прибегают к целенаправленному введению противовоспалительных препаратов и анестетиков в эпидуральное пространство позвоночника. Процедура выполняется под контролем рентгеноскопии или компьютерной томографии, что обеспечивает точное попадание препарата к источнику воспаления. Стероидные блокады быстро уменьшают отек нервных корешков и окружающих тканей, принося существенное облегчение на период от нескольких недель до нескольких месяцев. В Ихилов используются современные препараты пролонгированного действия, которые обеспечивают более длительный эффект при минимальных побочных явлениях.
Физиотерапия и мануальная терапия
После снятия острой боли или при умеренных проявлениях заболевания важную роль играет восстановление правильной биомеханики позвоночника через специализированные физические воздействия. Мануальные техники помогают освободить зажатые нервные корешки, улучшить подвижность позвоночных сегментов и снять избыточное напряжение с мышц спины. Физиотерапевтические процедуры, включающие ультразвуковую терапию, электростимуляцию, магнитотерапию и лазерное воздействие, усиливают кровообращение в пораженной области и ускоряют процессы регенерации. Различные техники массажа дополняют лечение, улучшая кровоснабжение тканей и снижая мышечное напряжение. Комбинация этих методов позволяет не только уменьшить симптомы, но и замедлить прогрессирование дегенеративных изменений.
Лечебная физкультура и кинезиотерапия
Для закрепления достигнутых результатов и предотвращения дальнейшего разрушения диска пациентам разрабатываются индивидуальные программы упражнений, укрепляющих мышечный корсет позвоночника. Специально подобранные движения помогают равномерно распределить нагрузку на все отделы позвоночника и снизить давление на пораженный диск. Упражнения на растяжку увеличивают расстояние между позвонками, что уменьшает компрессию нервных структур и улучшает питание хрящевой ткани. В Ихилов занятия проводятся под наблюдением опытных реабилитологов, которые корректируют технику выполнения и постепенно увеличивают нагрузку в соответствии с прогрессом восстановления.
PRP-терапия и инъекции стволовых клеток
При дегенеративных изменениях средней степени тяжести, когда необходимо стимулировать естественные процессы восстановления хрящевой ткани, применяются инновационные методы регенеративной медицины. PRP-терапия использует обогащенную тромбоцитами плазму крови самого пациента, которая содержит высокие концентрации факторов роста и биоактивных веществ, запускающих процессы регенерации. Инъекции стволовых клеток, извлеченных из костного мозга или жировой ткани пациента, обладают способностью трансформироваться в клетки хрящевой ткани и стимулировать восстановление поврежденного диска. Эти методы выполняются под визуальным контролем для точного введения препарата в зону дегенерации и демонстрируют обнадеживающие результаты в замедлении прогрессирования заболевания.
Радиочастотная денервация фасеточных суставов
В случаях, когда источником хронической боли становятся не только межпозвонковые диски, но и мелкие суставы позвоночника, применяется минимально инвазивная процедура блокирования болевых сигналов. Через тонкую иглу к нервным окончаниям, иннервирующим пораженные суставы, подводится радиочастотный зонд, который создает контролируемое термическое воздействие. Процедура выполняется под местной анестезией и визуальным контролем, что обеспечивает точность и безопасность вмешательства. Денервация прерывает передачу болевых импульсов на срок от нескольких месяцев до нескольких лет, значительно улучшая качество жизни без необходимости постоянного приема обезболивающих.
Нуклеопластика
При умеренной дегенерации диска с формированием небольшой протрузии специалисты используют методику декомпрессии через чрескожный доступ, не требующую больших разрезов. Специальный зонд вводится в центр диска под рентгеновским контролем, после чего с помощью холодной плазмы или радиочастотной энергии удаляется часть пульпозного ядра. Уменьшение объема содержимого диска снижает давление на его фиброзную оболочку и окружающие нервные структуры, что приводит к быстрому облегчению боли. Процедура занимает около часа, выполняется амбулаторно, и большинство пациентов возвращаются к обычной активности уже через несколько дней.
Декомпрессивная ламинэктомия
Когда дегенеративные изменения приводят к сужению позвоночного канала и сдавлению спинного мозга или нервных корешков, требуется хирургическое расширение пространства для нервных структур. Во время операции удаляется часть позвонка, называемая дужкой, что снижает давление на нервы и устраняет неврологические симптомы. Вмешательство может выполняться как открытым способом, так и с использованием минимально инвазивных техник в зависимости от распространенности процесса. Декомпрессия обеспечивает быстрое улучшение состояния и предотвращает развитие необратимых неврологических нарушений, особенно важных при длительном сдавлении нервных структур.
Дискэктомия
Когда дегенерация приводит к формированию грыжи диска, которая значительно сдавливает нервные корешки и вызывает неврологические нарушения, требуется хирургическое удаление выпавших фрагментов или части поврежденного диска. Операция может проводиться различными способами в зависимости от локализации и размера грыжи. Эндоскопическая дискэктомия выполняется через миниатюрный доступ размером менее сантиметра с использованием эндоскопического оборудования высокого разрешения, что минимизирует травматизацию тканей. Микрохирургическая дискэктомия применяется при более сложных случаях и также обеспечивает точное удаление патологических фрагментов при сохранении здоровых структур позвоночника.
Имплантация межостистых спейсеров
При дегенеративном стенозе позвоночного канала, когда сближение позвонков приводит к сужению пространства для нервных структур, между остистыми отростками устанавливаются специальные распорки. Эти небольшие имплантаты из биосовместимых материалов увеличивают расстояние между позвонками и расширяют позвоночный канал, освобождая сдавленные нервы. Процедура выполняется через небольшой разрез под местной анестезией и не требует длительной госпитализации. Спейсеры сохраняют подвижность позвоночного сегмента, в отличие от жесткой фиксации, что позволяет поддерживать естественную биомеханику движений.
Имплантация искусственного диска
 В ситуациях тяжелой дегенерации, когда диск полностью утратил свои функции и консервативные методы неэффективны, но необходимо сохранить подвижность позвоночника, хирурги заменяют разрушенный диск искусственным протезом. Современные эндопротезы изготавливаются из высокотехнологичных материалов, имитирующих свойства естественного диска, и позволяют сохранить нормальный объем движений в позвоночном сегменте. Операция требует высокой квалификации хирурга и точного подбора размера имплантата под анатомические особенности пациента. После протезирования люди возвращаются к полноценной активности без ограничений, характерных для других видов хирургического лечения.
В ситуациях тяжелой дегенерации, когда диск полностью утратил свои функции и консервативные методы неэффективны, но необходимо сохранить подвижность позвоночника, хирурги заменяют разрушенный диск искусственным протезом. Современные эндопротезы изготавливаются из высокотехнологичных материалов, имитирующих свойства естественного диска, и позволяют сохранить нормальный объем движений в позвоночном сегменте. Операция требует высокой квалификации хирурга и точного подбора размера имплантата под анатомические особенности пациента. После протезирования люди возвращаются к полноценной активности без ограничений, характерных для других видов хирургического лечения.
Спондилодез с костной пластикой
При выраженной нестабильности позвоночного сегмента, когда разрушенный диск больше не может выполнять опорную функцию и возникает патологическая подвижность позвонков, единственным решением становится создание неподвижного соединения. Поврежденный диск полностью удаляется, а на его место помещается костный трансплантат или специальный кейдж, заполненный костной тканью или ее синтетическими заменителями. Для надежной фиксации позвонки скрепляются металлическими имплантатами и винтами, которые удерживают конструкцию до полного сращения костей. Хотя сегмент теряет подвижность, соседние уровни компенсируют это, а главное — устраняется источник хронической боли и неврологических нарушений.
Тканевая инженерия и клеточная терапия
Активно применяются перспективные методы тканевой инженерии, направленные на восстановление поврежденных межпозвонковых дисков путем активации естественной регенерации. Мезенхимальные стволовые клетки, извлеченные из костного мозга или жировой ткани пациента, способны дифференцироваться в хондроцитоподобные клетки, производящие коллаген и компоненты экстрацеллюлярного матрикса, необходимые для восстановления структуры диска. Аутологичные хондроциты из здоровых участков хряща культивируются в лабораторных условиях и реимплантируются в область поврежденного диска, создавая основу для регенерации. Для поддержки клеточного роста используются биосовместимые материалы, такие как гидрогели, близкие по свойствам к естественному ядру диска, и полимерные сетки для укрепления фиброзного кольца.
Применение факторов роста и биоактивных молекул
Для стимуляции процессов самовосстановления и дифференцирования клеток в структуру здоровой хрящевой ткани применяются различные факторы роста и сигнальные молекулы. Трансформирующий фактор роста бета и морфогенетические костные белки показали высокую эффективность в стимуляции синтеза матрикса и превращении стволовых клеток в хондроциты. Эти биоактивные вещества вводятся непосредственно в зону дегенерации или включаются в состав биоматериалов-носителей для обеспечения постепенного высвобождения. Комбинирование клеточных технологий, биоматериалов и факторов роста представляет собой комплексный подход, целью которого является восстановление функциональной структуры межпозвоночного диска и сохранение его естественной подвижности.
Методы диагностики заболевания
Своевременная и высокоточная диагностика дегенерации межпозвонкового диска — ключевое условие предупреждения необратимых изменений в структуре позвоночника. Именно поэтому обследование выполняется на оборудовании экспертного класса, обеспечивающем максимальную достоверность данных. Эффективность терапии напрямую определяется качеством визуализации патологического процесса, а все диагностические этапы тщательно планируются и проводятся в сжатые сроки для максимально быстрого начала лечения.
День первый
В рамках первичного приема врач-вертебролог проводит детальный клинический осмотр, при этом специалист оценивает биомеханику движений и проверяет неврологические рефлексы пациента. Особое внимание уделяется анализу жалоб и сбору анамнеза, а пальпация пораженных отделов позволяет локализовать очаг болевого синдрома и определить степень мышечного напряжения.
День второй
На данном этапе реализуется комплексный протокол инструментального и лабораторного обследования, который включает следующие процедуры:
- Развернутый клинический и биохимический анализы крови, включая маркеры воспаления.
- Общий анализ мочи.
- Магнитно-резонансная томография (МРТ)
- Мультиспиральная компьютерная томография (МСКТ) для оценки состояния костных структур.
- Рентгенография позвоночника в функциональных пробах (сгибание и разгибание).
- Электронейромиография (ЭНМГ) для определения проводимости нервных волокон.
- Ультразвуковое дуплексное сканирование сосудов (при наличии корешкового синдрома).
День третий
Терапевтический план составляется при обязательном участии экспертов смежных специальностей, и такая междисциплинарная интеграция гарантирует учет всех сопутствующих патологий пациента. Коллегиальный подход, в свою очередь, позволяет полностью исключить риск врачебных ошибок, а объединение опыта разных специалистов способствует созданию индивидуальной схемы, которая идеально подходит для конкретного клинического случая и обеспечивает наилучший прогноз выздоровления.
Сколько стоит лечение в Израиле
Стоимость лечения дегенерации межпозвонкового диска в Израиле складывается из объема диагностики, выбранного метода терапии (консервативного или хирургического), стадии заболевания, количества пораженных дисков, необходимости малоинвазивных процедур или имплантатов, а также длительности пребывания в клинике. Цена индивидуальна и зависит от сложности случая, использования инновационных технологий и квалификации специалистов.
Для точного расчета цен в вашем конкретном случае обратитесь к консультанту клиники по номеру телефона, указанному на сайте. Консультант предоставит предварительную программу лечения, ориентировочную стоимость и ответит на все вопросы.
Преимущества лечения в Израиле
- Высококвалифицированные спинальные хирурги с мировым опытом и тысячами успешных операций
- Передовые малоинвазивные технологии с минимальными разрезами и быстрым восстановлением
- Инновационные имплантаты и методы, сохраняющие подвижность позвоночника
- Высокая эффективность консервативного лечения без операции в большинстве случаев
- Доступные цены на 20-30% ниже, чем в клиниках Европы и США
Еще до приезда в израильскую клинику пациент может заказать онлайн-консультацию с нужным специалистом по позвоночнику. В результате он получит персональные рекомендации по лечению, ответы на все вопросы, а также информацию о доступных современных технологиях и возможных вариантах терапии.











